- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: Эндоскопическая вакуумная терапия (EVT): памятка для врача
Полный текст статьи:
Ключевые показания
- Несостоятельность пищеводных и желудочных анастомозов
- Утечки после бариатрических операций (слив, гастрошунтирование)
- Ятрогенные перфорации пищевода и желудка
- Спонтанные разрывы пищевода (частично)
- Пострезекционные свищи и перфорации
Когда EVT предпочтительнее стентирования
- Наличие сформированной полости/полостного дефекта
- Выраженная гнойно-воспалительная реакция
- Большие дефекты (>2–3 см)
- Риск миграции стента (высокий)
- Постбариатрические осложнения
Эффективность
- 85–87% успешного закрытия по данным 4 мета-анализов
- Осложнения: до 10% (чаще — смещение губки)
- Смертность ниже, чем при стентировании
- Лучшие результаты у пациентов с медиастинитом, свищами, крупными дефектами
Практический алгоритм EVT
- Осмотр дефекта + ревизия полости
- Подбор размера губки (обычно 2.5–3 см)
- Фиксация к зонду и установка под эндоскопическим контролем
- Подключение к отрицательному давлению: −100…−110 мм рт. ст.
- Замена системы каждые 3–5 дней
- Продолжение до полного закрытия дефекта
Преимущества
- Малоинвазивно
- Активное дренирование инфицированной полости
- Стимуляция грануляции и заживления
- Эффективно при крупных дефектах
- Возможность повторных циклов лечения
Сложности и риски
- Фиброз, деформированный просвет
- Трудности позиционирования
- Риск дислокации
- Потенциальное формирование стриктуры
Перед началом EVT
- Обязательно — ЭГДС, КТ/КТ-радиология для оценки полости
- Исключение неконтролируемого сепсиса
- Наличие дренирования (наружного или эндоскопического)
Когда EVT не подходит
- Слизистая полностью обрушена, нет опорного ложа для губки
- Нет полости, дефект плоскостной и тонкий
- Врожденные стенозы или выраженные деформации
Как работает эндоскопическая вакуумная терапия (EVT)
1. Отрицательное давление
Система создаёт постоянное отрицательное давление (−100…−110 мм рт. ст.). Это запускает сокращение раневой полости.
2. Макродеформация
Под действием вакуума полость уменьшается в размерах, сближая края дефекта.
3. Микродеформация
Микростимуляция тканей улучшает клеточную пролиферацию и активирует фибробласты.
4. Улучшение перфузии
Повышается микроциркуляция и оксигенация тканей вокруг дефекта — создаются условия для заживления.
5. Управление экссудатом
Система активно отводит гной, жидкость и воспалительный экссудат из полости.
6. Снижение бактериальной нагрузки
Удаление экссудата + отрицательное давление уменьшают количество микроорганизмов в очаге.
7. Формирование грануляций
Ткань регенерирует быстрее, полость постепенно заполняется грануляциями.
8. Закрытие дефекта
Итог: дефект закрывается естественным путём за счёт уменьшения полости и регенерации тканей.
Рекомендуемые статьи
Ахалазия кардии
Ахалазия кардии (синонимы: мегаэзофагус или долихоэзофагус, идиопатическое расширение пищевода, кардиоспазм и др.)— идиопатическое нервно-мышечное заболевание, проявляющееся функциональным нарушением проходимости кар-дии вследствие дискоординации между глотком, рефлекторным раскрытием нижнего пищеводного сфинктера (НПС) идвигательной итонической активностью гладкой мускулатуры пищевода. Код по МКБ-10К.22.0. Ахалазия кардиальной части.
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.








.jpg)

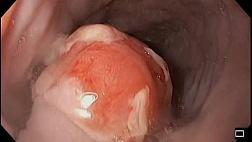
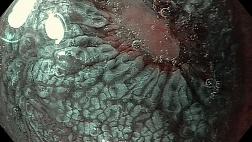

.png)



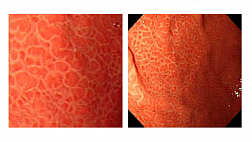














Комментарии