- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Документы и приказы: Ректовагинальный свищ. Взрослые. Клинические рекомендации 2025 - 2027

Полный текст статьи:
Министерство
Здравоохранения
Российской Федерации
Клинические рекомендации Ректовагинальный свищ
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: N82.3
Год утверждения (частота пересмотра): 2025Пересмотр не позднее: 2027
ID: 187_3
Возрастная категория: Взрослые
Разработчик клинической рекомендации Общероссийская общественная организация "Ассоциация колопроктологов России"
Одобрено Научно-практическим Советом Минздрава России
Оглавление
· Список сокращений
· Термины и определения
· 1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
· 1.1 Определение заболевания или состояния (группы заболеваний или состояний)
· 1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
· 1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
· 1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
· 1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
· 1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
· 2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
· 2.1 Жалобы и анамнез
· 2.2 Физикальное обследование
· 2.3 Лабораторные диагностические исследования
· 2.4 Инструментальные диагностические исследования
· 2.5 Иные диагностические исследования
· 3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
· 4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
· 5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
· 6. Организация оказания медицинской помощи
· 7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
· Критерии оценки качества медицинской помощи
· Список литературы
· Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
· Приложение А2. Методология разработки клинических рекомендаций
· Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
· Приложение Б. Алгоритмы действий врача
· Приложение В. Информация для пациента
· Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Список сокращений
БК – болезнь Крона
ЗАПК – запирательный аппарат прямой кишки
МАЖТ – микроинъекционная аутотрансплантация жировой ткани
МРТ – магнитно-резонансная томография
НПВП – нестероидные противовоспалительные и противоревматические препараты
РВС – ректовагинальный свищ
УЗИ – ультразвуковое исследование
Термины и определения
Рецидив РВС – повторное появление патологического сообщения между прямой кишкой и влагалищем спустя некоторое время после операции, сопровождавшейся положительным результатом, т.е. отсутствием на какой-то период времени клинических симптомов РВС (выделение кишечного содержимого через влагалище).
Сфинктеросохраняющая операция – операция, при которой не происходит травмы сфинктерного аппарата прямой кишки, или воздействие на сфинктерный аппарат является минимальным и не приводит к клинически значимому нарушению функции держания кишечного содержимого.
Губовидный ректовагинальный свищ – свищ, у которого слизистая влагалища переходит непосредственно в слизистую прямой кишки.
1. Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
РВС – патологическое соустье между прямой кишкой и влагалищем [1].
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Частота РВС не превышает 5% от всех свищей прямой кишки [1,2]. Однако, учитывая полиэтилогичность заболевания, реальное число больных с РВС остается неизвестным. Истинные показатели частоты заболевания неизвестны, так как эти пациентки по-прежнему остаются «многопрофильными» и получают помощь в гинекологических, проктологических, общехирургических стационарах, либо не лечатся вообще.
Наиболее частыми причинами возникновения РВС являются:
· Осложненные роды (затяжные роды, разрывы промежности). Известно, что 88% ректовагинальных свищей возникают после акушерской травмы, при этом травма промежности с последующим формированием свища отмечается в 0,1% родов через естественные родовые пути [2-8].
· РВС являются перианальными проявлениями у пациентов с болезнью Крона (БК) в 2-23% наблюдений [9-12].
· Частота формирования РВС после низкой передней резекции прямой кишки составляет 1,6-5,1% [13,14,15,16]. В последние годы количество послеоперационных РВС значительно возросло за счет использования различных степлеров при хирургическом лечении геморроя и применения синтетических имплантов при хирургической коррекции тазового пролапса [17,18]. Частота формирования РВС после такого хирургического лечения отмечается в 0,15% случаев [18,19].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Заболеваемость РВС составляет 0,1 случая на 10 тыс. населения в год, а распространенность заболевания составляет не более 0,5 случаев на 100 тыс. населения [1,2,6,7].
Учитывая полиэтилогичность заболевания и связанное с этим отсутствие четких алгоритмов маршрутизации данной категории пациентов, предположительное количество больных с РВС значительно выше. Наиболее часто заболевание развивается у молодых женщин в возрасте от 20 до 40 лет.
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Класс – Болезни мочеполовой системы (XIV).
N82.3 – Свищ влагалищно-толстокишечный.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
РВС делятся:
1. По этиологическому фактору:
o Посттравматические:
- послеродовые
- ранения инородными предметами и половые девиации [20]
- послеоперационные (резекции прямой кишки с аппаратными анастомозами или без межкишечных соустий [13,14,15]); операции по поводу геморроя (степлерные резекции и др. [19]); операции по поводу тазового пролапса (STARR и др. [17,18]))
- после дренирования абсцессов малого таза [21]
o Перианальные проявления БК [11,12]
o Воспалительные (парапроктиты, бартолиниты) [1,21]
o Опухолевая инвазия [16]
o Постлучевые [22-24]
o Ишемические (локальная ишемия, вызванная применением ректальных суппозиториев с симпатомиметиками (C05AX Прочие препараты для местного лечения геморроя и анальных трещин), нестероидными противовоспалительными и противоревматическими препаратами (НПВП) и др.) [1].
2. По уровню расположения свищевого отверстия в кишке выделяют [1]:
o РВС высокого уровня (свищевое отверстие располагается выше зубчатой линии в прямой кишке)
o РВС низкого уровня (свищевое отверстие располагается в анальном канале ниже и на уровне зубчатой линии).
Пояснения к формулировке диагноза.
При формулировке диагноза следует отразить этиологию заболевания, уровень расположения свищевого отверстия в кишке (указывается только при высоком расположении свищевого отверстия, при низком свище указывается отношение свищевого хода к анальному сфинктеру), а также наличие или отсутствие полостей, затеков по ходу свища и их локализацию. Если свищ является проявлением БК, то в начале полностью формулируется диагноз основного заболевания. Ниже приведены примеры формулировок диагноза:
· «Послеродовый ректовагинальный свищ высокого уровня».
· «Транссфинктерный ректовагинальный свищ с подкожным затеком».
· «Послеоперационный ректо(коло)вагинальный свищ зоны анастомоза».
· «Постлучевой ректовагинальный свищ».
· «Болезнь Крона в форме колита с поражением восходящей, сигмовидной и прямой кишки, хроническое непрерывное течение, тяжелая форма. Перианальные проявления в виде ректовагинального свища высокого уровня».
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основным клиническим симптомом РВС является выделение компонентов кишечного содержимого через влагалище [1,6].
Клиническая картина РВС может быть крайне разнообразна. Пациенты могут отмечать дискомфорт, рези, зуд, боли в области заднего прохода, влагалища и промежности. Выделения из влагалища могут иметь как сукровичный, так и гнойный характер. При наличии гнойно-воспалительного процесса в ректовагинальной перегородке или параректальной клетчатке (что, учитывая анатомические особенности ректовагинальной перегородки, отмечается крайне редко) возможно появление системных воспалительных симптомов, таких как повышение температуры тела, лихорадка. Также, особенно при длительном анамнезе, возможны проявления симптомов воспалительных заболеваний мочеполовой системы. Дифференциальный диагноз следует проводить со свищами между другими отделами ЖКТ и женскими половыми органами (энтероцервикальные, энтеровагинальные свищи), урогенитальными свищами.
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагноз РВС устанавливают на основании данных клинического и инструментального обследования.
2.1 Жалобы и анамнез
При РВС наиболее распространенными жалобами являются выделение компонентов кишечного содержимого из влагалища, дискомфорт, рези, зуд в области промежности. При наличии гнойно-воспалительного процесса в ректовагинальной перегородке или параректальной клетчатке (отмечается крайне редко) возможно появление системной воспалительной реакции. При длительном анамнезе возможны проявления симптомов воспалительных заболеваний мочеполовой системы [1].
2.2 Физикальное обследование
· Всем пациентам с подозрением на РВС с целью подтверждения диагноза рекомендуется проводить прием (осмотр, консультация) врача-колопроктолога первичный и/или прием (осмотр, консультация) врача-акушера-гинеколога первичный, и/или прием (осмотр, консультация) врача-хирурга первичный с физикальным обследованием:
o Визуальный осмотр наружных женских половых органов, паховых и перианальной областей
o бимануальное влагалищное исследование
o трансректальное пальцевое исследование анального канала и прямой кишки
o зондирование свищевого хода
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарий: Осмотр проводят на гинекологическом кресле в положении пациента на спине с максимально приведенными к животу ногами, а при невозможности – в положении на боку. При наружном осмотре области промежности и заднего прохода обращают внимание на изменения перианальной кожи, форму ануса, его зияние, наличие рубцовых изменений и деформаций, а также состояние паховых лимфоузлов. Необходимо произвести проверку анального рефлекса.
При биманулаьном влагалищном исследовании выявляют свищевое отверстие во влагалище, проводят оценку уровня расположения свищевого отверстия, выраженности рубцового процесса, наличия гнойных затеков в ректовагинальной перегородке и/или в полости таза.
При трансректальном пальцевом исследовании прямой кишки следует обратить внимание на внутреннее свищевое отверстие (локализация, ширина и форма, наличие воспаления и рубцов), сопутствующие заболевания анального канала и нижнеампулярного отдела прямой кишки (геморрой, анальная трещина, опухолевый процесс и т.д.), также оценивают состояние ЗАПК.
Зондирование свищевого хода проводят с целью оценки топологии свищевого хода, его протяженности, отношения к анальному каналу и анальному сфинктеру, определения уровня свищевого отверстия в кишке.
2.3 Лабораторные диагностические исследования
Специфическая лабораторная диагностика РВС отсутствует. Лабораторные диагностические исследования следует выполнять пациентам в ходе подготовки и планирования хирургического вмешательства для исключения сопутствующих заболеваний и состояний.
· При подозрении на опухолевый процесс пациентам с РВС рекомендуется проведение патологоанатомического исследования биопсийного (операционного) материала (из свищевого хода и/или из зоны свищевого отверстия во влагалище, кишке и/или стенки свищевого хода) [1].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5)
· При наличии гнойного отделяемого из свищевых отверстий, влагалища и/или прямой кишки при активном гнойно-воспалительном процессе пациентам с подозрением на РВС рекомендуется проведение микробиологического (культурального) исследования гнойного отделяемого на аэробные и факультативно-анаэробные микроорганизмы из влагалища и свищевого хода (при его наличии) и определение их чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам [1].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
2.4 Инструментальные диагностические исследования
· Всем пациентам старше 40 лет с целью исключения новообразований толстой кишки или всем пациентам с подозрением на ВЗК рекомендуется выполнение колоноскопии для осмотра всех отделов толстой кишки и терминального отдела подвздошной кишки [1,25-28].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Комментарий: исследование проводится в качестве дополнительного метода обследования с целью оценки наличия или отсутствия сопутствующих заболеваний толстой кишки, воспалительных изменений характерных для болезни Крона и язвенного колита, исключения новообразований толстой кишки пациентам старше 40 лет.
· Всем пациентам с РВС рекомендуется проводить ультразвуковое исследование прямой кишки трансректальное и/или магнитно-резонансную томографию органов малого таза с внутривенным контрастированием с целью выявления свищевого хода, окончательного определения его топографии по отношению к влагалищу, прямой кишке и мышечным структурам таза, определения наличия и распространенности гнойных затеков [29-31].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 2).
Комментарий: оба метода обладают сходными чувствительностью и специфичностью при диагностике РВС. Ультразвуковое исследование прямой кишки трансректальное позволяет определить характер свищевого хода, его протяженность, отношение к анальному сфинктеру, наличие и характер гнойных затеков. Также выявляются структурные изменения в ЗАПК, наличие и протяженность его дефектов, состояние мышц тазового дна. Доказана несомненная эффективность ультразвукового исследования прямой кишки трансректального в определении дефектов внутреннего и наружного сфинктера. Ультразвуковое исследование достаточно простое в исполнении, недорогое, короткое по продолжительности. Недостатком метода является оператор-зависимость. Выполнение МРТ целесообразно при наличии противопоказаний к ультразвуковому исследованию прямой кишки трансректальному (сужение и деформация заднего прохода, выраженный болевой синдром и т.п.). МРТ демонстрирует высокую детализацию и является оператор-независимым исследованием. При этом МРТ – дорогостоящее исследование, требует привлечения врача-рентгенолога и занимает больше времени.
· Всем пациентам с РВС рекомендуется проводить исследование сфинктерного (запирательного) аппарата прямой кишки (сфинктерометрия) с целью определения функционального состояния мышечных структур [32-34].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: исследование наиболее значимо у больных с исходными нарушениями функции анального сфинктера (ранее оперированных по поводу заболеваний аноректальной области и у пациенток с послеродовыми РВС).
2.5 Иные диагностические исследования
Нет.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Консервативное лечение
Основным методом лечения РВС является хирургический. В единичных исследованиях описаны случаи спонтанного закрытия ранее не оперированных РВС при наличии узкого свищевого хода (менее 0,3 см), отсутствии гнойно-воспалительных осложнений в ректовагинальной перегородке при ограничении пассажа в зоне свищевого отверстия (высокие клизмы, диета); санации прямой кишки и влагалища; воздействии на выстилку свищевого хода физическими (выскабливание), химическими (щелочные растворы), биологическими (ферментативные препараты) методами; применении аутогемотерапии в зоне свища и т.п. [35]. Исследования проведены на крайне малых группах пациенток, отдаленные результаты не описаны [36,37].
· Всем пациентам с РВС на фоне болезни Крона (БК) рекомендуется проводить специфическое лечение, направленное на купирование основного заболевания [9,11,38].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 3).
Комментарий: см. клинические рекомендации «Болезнь Крона».
2. Хирургическое лечение
Выбор метода операции определяется с учетом следующих характеристик:
1) этиология заболевания;
2) локализация свищевого хода по отношению к наружному сфинктеру заднего прохода, а также состояние ЗАПК и функция держания кишечного содержимого;
3) уровень расположения свищевого отверстия в прямой кишке;
4) наличие гнойных полостей и инфильтратов в ректовагинальной перегородке и параректальной клетчатке.
2.1 Хирургическое лечение РВС низкого уровня
· Пациентам с РВС низкого уровня при вовлечении не более 1/3 анального сфинктера рекомендуется иссечение свища в просвет кишки [34,39,40].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: эффективность операции иссечения свища в просвет кишки достаточно высока и колеблется от 92% до 97%.
· Пациентам с РВС низкого уровня при наличии сопутствующей недостаточности анального сфинктера, обусловленной дефектом анального сфинктера или рубцовом замещении мышечной ткани по передней полуокружности, рекомендуется иссечение свища, сфинктеропластика [40].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: излечение больных достигается в 41-100% наблюдений.
2.2. Хирургическое лечение ректовагинальных свищей высокого уровня
· Пациентам с РВС высокого уровня рекомендуется ликвидация свища «инвагинационным» методом [41-44].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: метод наиболее воспроизводим при отсутствии воспалительных и рубцовых изменений ректовагинальной перегородки в области свищевого хода, диаметре свищевого хода не менее 7 мм (при необходимости выполняется бужирование свищевого хода) и не более 12 мм. Свищевой ход от свищевого отверстия во влагалище выделяют до стенки прямой кишки в виде «трубки». Затем выполняют инвагинацию свищевого хода в просвет кишки. Излечение больных отмечено в 63,2% наблюдений, метод показал эффективность при повторном применении в случае развития рецидива РВС.
· Пациентам с РВС высокого уровня при локализации свищевого отверстия не выше 1 см от зубчатой линии, с сохранной функцией анального сфинктера, интактной стенкой нижнеампулярного отдела прямой кишки рекомендуется выполнять сегментарную проктопластику (иссечение свища с перемещением слизисто-подслизистого, слизисто-мышечного или полнослойного лоскута прямой кишки в анальный канал-) [45-48].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: отступя 0,5-1 см дистальнее внутреннего свищевого отверстия, выполняют полулунный разрез стенки анального канала, занимающий около 1/4-1/3 окружности. Острым путем в проксимальном направлении мобилизуют лоскут на протяжении 2-4 см. В зависимости от варианта методики лоскут стенки прямой кишки может быть слизисто-подслизистым, слизисто-мышечным или полностенным. Внутреннее свищевое отверстие ушивают 1-2 отдельными швами, а затем низводят лоскут в дистальном направлении и фиксируют его край к подлежащим мышечным структурам стенки анального канала и/или перианальной кожи без натяжения.
Операция низведения лоскута прямой кишки является сфинктеросберегающей, так как не приводит к повреждению наружного сфинктера. Эффективность метода составляет 50-70%.
· Пациентам с РВС высокого уровня, рецидивным течением болезни, имеющим выраженные рубцово-фиброзные изменения ректовагинальной перегородки, стенок влагалища и прямой кишки, постлучевыми РВС, а также при свищах, являющихся следствием БК, рекомендуется операция Мартиуса (транспозиция луковично-пещеристой мышцы в ректовагинальную перегородку между ушитыми дефектами прямой кишки и влагалища) [10,49-52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: вариантами операции являются: перемещение фрагмента жировой ткани на сосудистой ножке из области большой половой губы либо паховой складки. Метод, в основном, применяют при отключенном пассаже кала по прямой кишке. Излечение больных отмечается в 65-100% наблюдений.
· Пациентам с РВС высокого уровня, рецидивным течением болезни, наличием выраженных рубцово-фиброзных изменений ректовагинальной перегородки, стенок влагалища и прямой кишки, постлучевыми РВС, а также при свищах, являющихся следствием БК, рекомендуется транспозиция нежной мышцы бедра в ректовагинальную перегородку между ушитыми дефектами прямой кишки и влагалища [53-58].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 3).
Комментарий: в основном, применяют при отключенном пассаже кала по прямой кишке. Излечение больных фиксируется в 50-100% наблюдений.
· Пациентам с РВС при высоком расположении свищевого хода (средне- и верхнеампулярный отдел прямой кишки), рецидивном характере болезни, больших дефектах (более 2,5-3 см), сложных свищах, выраженных рубцово-фиброзных изменениях ректовагинальной перегородки, стенок влагалища и прямой кишки, а также при РВС, являющихся следствием лучевой терапии или БК рекомендуется ушивание дефекта либо резекция сегмента кишки, несущего свищевое отверстие абдоминальным (лапароскопическим) доступом [59,60,61].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: применение метода рекомендовано только при наличии интактного проксимального отдела прямой кишки и сохранной функции анального сфинктера. Метод применяют при отключении прямой кишки. Излечение больных отмечается в 75-100% наблюдений.
· Пациентам с РВС высокого уровня при наличии узкого свищевого хода (до 5 мм), расположении свищевого отверстия не выше 0,7 см от зубчатой линии, интактной стенке прямой кишки рекомендуется ликвидация свища расщепленным влагалищно-прямокишечным лоскутом [1,62,63].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: свищ иссекают в пределах здоровых тканей. Затем производят расщепление ректовагинальной перегородки, мобилизацию задней стенки влагалища и передней стенки прямой кишки в проксимальном направлении от раны. Затем формируют «ложе» для фиксации низведенного расщепленного лоскута в преддверии влагалища и анальном канале. Расщепленную ректовагинальную перегородку низводят в виде «рукава» и фиксируют к анальному сфинктеру, в прямой кишке и влагалище. Излечение происходит в 70% наблюдений.
Модификацией расщепленного влагалищно-прямокишечного лоскута, является метод ликвидации РВС дислоцированными латеральными лоскутами влагалища и прямой кишки [64]. Отличительной особенностью от предыдущего метода является формирование влагалищного и прямокишечного лоскутов из латерально расположенных по отношению к свищевому отверстию сегментов стенки влагалища и прямой кишки. Отсутствие смещения проксимальных отделов обоих органов, контралатеральное смещение сформированных лоскутов с целью диспозиции линий швов во влагалище и прямой кишке, приводит к снижению риска развития послеоперационных осложнений. Прототипом метода является метод лечения свищей прямой кишки высоковаскуляризированным прямокишечным лоскутом [65].
· Пациентам с РВС, имеющим выраженные рубцово-фиброзные изменения ректовагинальной перегородки, стенок влагалища и прямой кишки, постлучевыми РВС, при наличии больших дефектов ректовагинальной перегородки рекомендуется операция иссечения свища с раздельным ушиванием дефектов стенки влагалища и прямой кишки [66].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: предложено множество модификацией данного метода с различными доступами, однако условиями успеха оперативного вмешательства являются хорошая мобилизация обоих органов для ушивания дефекта без натяжения, а также диспозиция линий швов в кишке и влагалище относительно друг друга. Эффективность метода колеблется в пределах 75-100%.
· Пациентам с РВС при высоком расположении свищевого хода, рецидивном характере болезни, больших дефектах (более 1,6 см), а также с нарушением функции ЗАПК (рубцовое замещение мышечных структур или их отсутствие по передней полуокружности) рекомендуется ликвидация свища методом эвагинации сегмента прямой кишки, несущего свищевое отверстие, дополненной сфинктеролеваторопластикой [67, 68].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: после гидропрепаровки ректовагинальной перегородки и анатомических структур области анального сфинктера, мышечных структур леваторов, трансвагинально вокруг дефекта ректовагинальной перегородки выполняют циркулярное рассечение задней стенки влагалища и выделение свищевого хода до стенки прямой кишки. Для полноценной эвагинации сегмента стенки прямой кишки, несущего свищевое отверстие, за пределы анального канала выполняется тщательное расщепление ректовагинальной перегородки во всех направлениях на расстояние не менее 5 см от краев дефекта. Наличие дефекта мышц анального сфинктера является важным условием выполнения данной операции, так как именно это позволяет полноценно выделить стенку прямой кишки и анального канала в дистальном направлении практически до перианальной кожи. После адекватной мобилизации сегмента передней стенки кишки визуализируют и выделяют передние порции мышц леваторов и концы наружного анального сфинктера. Затем проводят эвагинацию («выворачивание») сегмента стенки кишки, несущего РВС, за пределы анального канала. В последующем выполняют сфинктеролеваторопластику с обязательным захватом в линию швов нескомпрометированных, проксимальных по отношению к дефекту отделов стенки прямой кишки. Эффективность метода составляет 80%.
2.3 Малоинвазивное хирургическое лечение ректовагинальных свищей
К малоинвазивным методам хирургического лечения РВС относят оперативные вмешательства, позволяющие ликвидировать свищ и при этом сохранить кишечную стенку интактной и минимизировать хирургическую травму окружающих тканей.
· Пациентам с РВС при неосложнённом течении болезни и наличии узкого свищевого хода рекомендуется применение методов, основанных на использовании современных биологических, биосинтетических и синтетических материалов [36,44 ,69-71].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: применение хирургического биологического клея и различного вида имплантов наиболее эффективно в случае протяженных свищевых ходов, что крайне редко встречается у больных с ректовагинальными свищами, когда большинство свищей, по сути, являются губовидными. Учитывая это, излечение больных после применения данных методик у пациентов с РВС описано в 14-40% наблюдений.
· Пациентам с РВС при неосложнённом течении болезни и наличии узкого свищевого хода рекомендуется ликвидация свища методом лазерной термооблитерации свищевого хода с пластикой вагинальным лоскутом [72].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: метод позволяет адекватно ликвидировать РВС, сохранив интактной кишечную стенку, окружающие мышечные структуры промежности, осуществить пластику влагалища без натяжения. Прототипом предложенного способа является термооблитерация свищевого хода при лечении свищей прямой кишки [73]. Применение данного способа хирургической коррекции РВС возможно при отсутствии воспалительных и рубцовых изменений ректовагинальной перегородки в области свищевого хода, диаметре свищевого хода не более 3 мм. В свищевой ход вагинальным доступом устанавливают лазерный световод. Производят лазерную термооблитерацию свищевого отверстия в кишке, части свищевого хода в стенке кишки и ректовагинальной перегородке. Свищевое отверстие со стороны влагалища иссекают. Мобилизуют заднюю стенку влагалища и фиксируют к краям влагалищной раны край в край без натяжения отдельными швами. Эффективность метода достигает 50%.
· Пациентам с РВС при неосложнённом течении болезни и наличии узкого свищевого хода рекомендуется ликвидация свища методом лигирования свищевого хода и его транспозиции в анальный канал с созданием дубликатуры кишечной стенки [74].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 4).
Комментарий: способ наиболее эффективен при узких неосложненных РВС (ширина просвета не более 4 мм). Трансвагинальным доступом мобилизуют переднюю стенку прямой кишки, верхний край наружного и внутреннего анальных сфинктеров по передней полуокружности, проксимальную треть стенки анального канала, выделяют свищевой ход до стенки кишки без нарушения целостности его просвета, непосредственно у кишечной стеки производят лигирование свищевого хода, отсекают свищевой ход выше зоны лигирования, создают дубликатуру кишечной стенки, куда погружается лигированный свищевой ход, производят транспозицию зоны созданной дубликатуры в дистальном направлении под внутренний сфинктер в проксимальную треть анального канала. Эффективность метода отмечается в 50% наблюдений.
· Пациентам с постлучевыми РВС, а также а также при свищах, являющихся следствием БК, рекомендуется микроинъекционная аутотрансплантация жировой ткани (МАЖТ) [75-77].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств - 3).
Комментарий: в ректовагинальную перегородку и края свища со стороны влагалища осуществляется введение очищенной жировой ткани, ретроградно в небольших количествах (1/5-1/10 мл) с целью равномерного распределения жировой ткани в реципиентной зоне. Излечение больных может происходить в 100% наблюдений.
2.4 Роль кишечной стомы в лечении ректовагинальных свищей
При РВС отключение пассажа кишечного содержимого по прямой кишке показано при выраженном воспалительном процессе (инфицировании влагалища и мочевыводящих органов), дефектах ректовагинальной перегородки более 3 см, высоких, сложных и постлучевых РВС. Кишечная стома в данных ситуациях может значительно улучшить качество жизни пациентов. Следует отметить, что достоверные данные о влиянии отключения пассажа кишечного содержимого по прямой кишке на результаты хирургического лечения РВС отсутствуют. Всем пациентам с ректовагинальными свищами вопрос о формировании стомы нужно решать строго индивидуально [20,39,78,79].
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Необходимость реабилитации пациентов обусловлена хирургической травмой перианальной области, влагалища, анального канала и нижнеампулярного отдела прямой кишки с наличием послеоперационных швов в указанных анатомических областях. Заживление ран вторичным натяжением, швы в области ректовагинальной перегородки обуславливают риск гнойно-септических осложнений, послеоперационных кровотечений при несостоятельности наложенных швов. Болевой синдром различной степени выраженности и возможные нарушения функции дефекации и функции держания в послеоперационном периоде может приводить к значительной социальной дезадаптации и снижать качество жизни данной категории пациентов. Общие принципы реабилитации после хирургического лечения:
1. Комплексная оценка исходного состояния пациентки и создание персонифицированной программы реабилитации.
2. Составление плана необходимых для реабилитации диагностических и лечебных мероприятий.
3. Мультидисциплинарный принцип организации реабилитационной помощи.
4. Контроль эффективности проводимой терапии в процессе восстановительного лечения и по окончании курса реабилитации.
1-й этап – ранняя реабилитация, со 4 по 10 сутки после хирургического вмешательства. В данный период пациент находится на реабилитационном стационарном лечении в течение 5-7 дней, после чего дальнейшая реабилитация происходит в течение 7-15 дня в условиях дневного стационара кратковременного пребывания либо амбулаторно.
Наиболее важными задачами 1 этапа реабилитации является нормализация работы желудочно-кишечного тракта с формированием нормальной консистенции и частоты стула. Кроме того, на данном этапе осуществляется контроль гемостаза, раневого процесса и купирование послеоперационного болевого синдрома.
2-й этап (с 15 по 45 сутки после операции) направлен на ускорение репаративных процессов и геометрически правильное, программируемое заживление послеоперационных ран с контролем деятельности желудочно-кишечного тракта.
После выписки из стационара в послеоперационном периоде необходимо проведение реабилитационных мероприятий у всех пациентов, перенесших хирургическое лечение по поводу РВС. В зависимости от тяжести нарушений функции комплекс реабилитационных мероприятий проводится амбулаторно либо на стационарно.
· Всем пациентам с РВС после оперативного лечения при нарушениях дефекации (запоры) рекомендуется механическая очистка кишечника (постановка очистительной либо сифонной клизмы, назначение слабительных препаратов осмотического типа с оценкой их эффективности, механическое удаление каловых масс под местным либо регионарным обезболиванием) [1].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - 5).
Целью 2-го этапа реабилитации (возможно проведение в амбулаторных условиях и условиях дневного стационара) пациентов, перенесших хирургическое лечение по поводу РВС, является окончательная эпителизация послеоперационных ран и профилактика развития послеоперационных осложнений.
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
1. Профилактика
Профилактика РВС заключается в улучшении качества акушерских пособий, сокращении частоты послеродовых осложнений, своевременном привлечении врача- колопроктолога при травме прямой кишки, ЗАПК и анального канала. При возникающих акушерских осложнениях показано правильное и своевременное их лечение (ушивание разрывов), адекватное послеродовое и послеоперационное ведение.
Улучшение качества хирургической помощи больным с заболеваниями анального канала и дистальной части прямой кишки:
· правильный выбор тактики оперативного лечения;
· правильная техника выполнения данных вмешательств;
· улучшение качества периоперационного ведения пациентов;
· своевременное выявление и правильное ведение пациентов с БК;
· правильный подбор дозы лучевой терапии у пациенток со злокачественными заболеваниями органов таза [22-24].
2. Наблюдение
После окончания лечения и заживления ран необходимо проводить контрольные осмотры и обследования врачом-колопроктологом в течение первого года 1 раз в 6 месяцев.
6. Организация оказания медицинской помощи
1. Показания для госпитализации в медицинскую организацию
1) Неотложная госпитализация осуществляется при РВС, осложнённом образованием абсцессов в ректовагинальной перегородке, клетчаточных пространств таза (пельвиоректального, ишиоанального, подкожного и др.).
2) Плановая госпитализация осуществляется для выполнения радикального оперативного вмешательства.
Проведение диагностических мероприятий в плановой ситуации на этапе постановки диагноза может осуществляться в амбулаторных условиях. Проведение хирургического лечения целесообразно осуществлять в условиях специализированных колопроктологических отделений стационара.
2. Показания к выписке пациента из медицинской организации
1) При неотложной госпитализации по поводу РВС, осложненного образованием абсцессов, является ликвидация острых проявлений болезни, нормализация состояния больного, адекватное дренирование гнойников.
2) При плановой госпитализации для радикального лечения РВС показанием к выписке после планового оперативного вмешательства является: неосложненное течение раннего послеоперационного периода (отсутствие дизурии, повышенной кровоточивости и т.п.); отсутствие гнойно-септических осложнений течения раневого процесса; возможность самостоятельной полноценной дефекации после хирургического лечения; возможность пациенток (для пациентов с ограниченными возможностями) самостоятельно продолжить курс консервативной терапии в амбулаторных условиях под наблюдением регионарного врача - колопроктолога.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Отрицательно влияют на исход лечения:
1. Присоединение инфекционных осложнений.
2. Нарушение стула (диарея или запор).
3. Несоблюдение пациентом ограничений двигательной активности и физических нагрузок.
Критерии оценки качества медицинской помощи
|
№ п/п |
Критерии оценки качества |
Оценка выполнения |
|
1. |
Всем пациентам с РВС выполнен прием (осмотр, консультация) врача-колопроктолога первичный и/или прием (осмотр, консультация) врача-акушера-гинеколога первичный, и/или прием (осмотр, консультация) врача-хирурга первичный |
Да/Нет |
|
2. |
Выполнено ультразвуковое исследование прямой кишки трансректальное и/или магнитно-резонансная томография органов малого таза с внутривенным контрастированием |
Да/Нет |
|
3. |
Выполнено исследование функции сфинктерного (запирательного) аппарата прямой кишки (при признаках недостаточности анального сфинктера) |
Да/Нет |
|
4. |
Выполнено иссечение свища в просвет кишки пациентам с РВС низкого уровня |
Да/Нет |
|
5. |
Выполнено иссечение иссечение свища, сфинктеропластика (при сопутствующей недостаточности анального сфинктера, обусловленной дефектом анального сфинктера или рубцовом замещении мышечной ткани по передней полуокружности) пациентам с РВС низкого уровня |
|
|
6. |
Выполнена ликвидация свища «инвагинационным методом» (при диаметре свищевого отверстия не менее 7 мм и не более 12 мм) пациентам с РВС высокого уровня |
Да/Нет |
|
7. |
Выполнена сегментарная проктопластика пациентам с РВС высокого уровня при локализации свищевого отверстия не выше 1 см от зубчатой линии и с сохранной функцией анального сфинктера |
Да/Нет |
|
8. |
Выполнена операция Мартиуса пациентам с РВС высокого уровня, рецидивным течением болезни и/или постлучевыми РВС и/или при свищах, являющихся следствием БК |
Да/Нет |
|
9. |
Выполнена транспозиция нежной мышцы бедра в ректовагинальную перегородку между ушитыми дефектами прямой кишки и влагалища пациентам с РВС высокого уровня, рецидивным течением болезни и/или постлучевыми РВС и/или при свищах, являющихся следствием БК |
Да/Нет |
|
10. |
Выполнено ушивание дефекта либо резекция сегмента кишки, несущего свищевое отверстие абдоминальным (лапароскопическим) доступом пациентам с РВС высокого уровня, рецидивном характере болезни и/или больших дефектах (более 2,5-3 см) и/или при постлучевых РВС и/или свищах, являющихся следствием БК |
Да/Нет |
|
11. |
Выполнена ликвидация свища расщепленным влагалищным-прямокишечным лоскутом пациентам с РВС высокого уровня при наличии узкого свищевого хода (до 5 мм) и расположении свищевого отверстия не выше 0,7 см от зубчатой линии |
Да/Нет |
|
12. |
Выполнена операция иссечения свища с раздельным ушиванием дефектов стенки влагалища и прямой кишки пациентам с РВС высокого уровня, имеющим выраженные рубцово-фиброзные изменения ректовагинальной перегородки, стенок влагалища и прямой кишки и/или постлучевыми РВС и/или при наличии больших дефектов ректовагинальной перегородки |
Да/Нет |
|
13. |
Выполнена ликвидация свища методом эвагинации, дополненной сфинктеролеваторопластикой пациентам с РВС при высоком расположении свищевого хода и/или рецидивном характере болезни и/или больших дефектах (более 1,6 см) и с нарушением функции ЗАПК (рубцовое замещение мышечных структур или их отсутствие по передней полуокружности) |
Да/Нет |
|
14. |
Выполнено применение биологических и/или биосинтетических и/или синтетических материалов пациентам с РВС при неосложнённом течении болезни и наличии узкого свищевого хода |
Да/Нет |
|
15. |
Выполнена ликвидация свища методом лазерной термооблитерации свищевого хода с пластикой вагинальным лоскутом пациентам с РВС при неосложнённом течении болезни и наличии узкого свищевого хода |
Да/Нет |
|
16. |
Выполнена ликвидация свища методом лигирования свищевого хода и его транспозиции в анальный канал с созданием дубликатуры кишечной стенки при неосложнённом течении болезни и наличии узкого свищевого хода |
Да/Нет |
|
17. |
Выполнена микроинъекционная аутотрансплантация жировой ткани пациентам с постлучевыми РВС и/или при свищах, являющихся следствием БК |
Да/Нет |
Список литературы
1. Мудров, А.А. Ректовагшинальные свищи / Дис. д. м. н. / А.А. Мудров — М., 2023. — 229 с.
2. Bangser, M. Obstetric fistula and stigma / M. Bangser // Lancet. – 2006. – № 367 (9509). – Р. 535–536.
3. Wilson, S.M. Psychological Symptoms and Social Functioning Following Repair of Obstetric Fistula in a Low-Income Setting / S.M. Wilson, K.J. Sikkema, M.H. Watt, G.G. Masenga // Matern Child Health J. - 2016. - № 20(5). - Р. 941-5.
4. Egziabher, T.G. Obstetric fistula management and predictors of successful closure among women attending a public tertiary hospital in Rwanda: a retrospective review of records / T.G. Egziabher, N. Eugene, K. Ben, K. Fredrick // BMC Res Notes. - 2015. - № 12(8). - Р. 774.
5. Wall, L.L. Residual Incontinence After Obstetric Fistula Repair / L.L. Wall // Obstet Gynecol. - 2016. - № 128(5). - Р. 943-4.
6. Dawes, AJ. Rectovaginal Fistulas Secondary to Obstetrical Injury / AJ. Dawes, C.C. Jensen // Clin Colon Rectal Surg. - 2021 Jan №34(1). - Р. 28-39.
7. Mafo, D.H. An integrative review on women living with obstetric fistula and after treatment experiences / D.H. Mafo, M. Hayter, M. Laurenson // Clin Nurs. - 2017. - № 26(11¬12). - Р. 1445-57.
8. Tungalp, O. Measuring the incidence and prevalence of obstetric fistula: approaches, needs and recommendations / O. Tungalp, V. Tripathi, E. Landry, C.K. Stanton // Bull World Health Organ. - 2015. - № 1;93(1). - Р. 60-2.
9. Narang, R. Should Immunomodulation Therapy After the Surgical Management in Patients With Rectovaginal Fistula and Crohn's Disease? / R. Narang, T. Hull, S. Perrins, J.S. Garcia // Dis Colon Rectum. - 2016. - № 59(7). - Р. 670-6.
10. Gallo, G. Martius' flap for recurrent perineal and rectovaginal fistulae in a patient with Crohn's disease, endometriosis and a mullerian anomaly / G. Gallo, A. Realis Luc, G. Clerico, M. Trompetto // BMC Surg. - 2017. - № 21;17(1). - Р. 107.
11. Kaimakliotis, P. A Systematic Review Assessing Medical Treatment for Rectovaginal and Enterovesical Fistulae in Crohn's Disease / P. Kaimakliotis, C. Simillis, M. Harbord, C. Kontovounisios // Clin Gastroenterol. - 2016. - № 50(9). - Р. 714-21.
12. Iglay, K. A systematic review of the patient burden of Crohn’s disease‑related rectovaginal and anovaginal fistulas / K. Iglay, D. Bennett, M.D. Kappelman, S. Thai, M. Aldridge // BMC Gastroenterol. – 2022. - №22(1). – P. 36.
13. Emoto, S. Rectovaginal fistula after low anterior resection for rectal cancer healed by nonoperative treatment / S. Emoto, H. Nozawa, S. Yoneyama, K. Murono // Int J Surg Case Rep. - 2017. - № 41(121). - Р.123.
14. Watanabe, J. Incidence and risk factors for rectovaginal fistula after low anterior resection for rectal cancer / J. Watanabe, M. Ota, D. Kawaguchi, H. Shima // Colorectal Dis. - 2015. - № 30(12). - Р. 1659-66.
15. Matthiessen, P. Anastomotic-vaginal fistula (AVF) after anterior resection of the rectum for cancer-occurrence and risk factors / P. Matthiessen, L. Hansson, R. Sjödahl, J. Rutegård // Colorectal Dis. – 2010. №12. - P. 351-357
16. Zheng, H. Rectovaginal fistula after low anterior resection in Chinese patients with colorectal cancer / H. Zheng, T. Guo, Y. Wu, C. Li // Oncotarget. - 2017. - № 11;8(42). - Р. 73123-73132.
17. Nassar, O.A. Primary repair of rectovaginal fistulas complicating pelvic surgery by gracilis myocutaneous flap / O.A. Nassar // Gynecol Oncol. - 2011. - № 1;121(3). - Р. 610-14.
18. Choi, J.M. Complex rectovaginal fistulas after pelvic organ prolapse repair with synthetic mesh: a multidisciplinary approach to evaluation and management / J.M. Choi, V. Nguyen, R. Khavari, K. Reeves // Female Pelvic Med Reconstr Surg. 2012. - № 18(6). - Р. 366¬71.
19. Giordano P., Gravante G., Sorge R., Ovens L., Nastro P. Long-term outcomes of stapled hemorrhoidopexy vs conventional hemorrhoidectomy: a meta-analysis of randomized controlled trials // Arch Surg, 2009. № 144(3). - P. 266-72.
20. Hussain, K. Rectovaginal Fistula as a Result of Coital Injury / K. Hussain, T. Ibrahim, M. Khan, J. Masood // Coll Physicians Surg Pak. - 2016. - № 26(1). - Р. 66-7
21. Vogel, J.D. Clinical Practice Guideline for the Management of Anorectal Abscess, Fistula-in-Ano, and Rectovaginal Fistula / J.D. Vogel, E.K. Johnson, A.M. Morris, I.M. Paquette, T.J. Saclarides, D.L. Feingold, S.R. Steele // Dis Colon Rectum - 2016. - № 59(12). - Р.1117-33.
22. Hata, M. Radiation therapy for stage IVA uterine cervical cancer: treatment outcomes including prognostic factors and risk of vesicovaginal and rectovaginal fistulas / M. Hata, I. Koike, E. Miyagi, R. Numazaki // Oncotarget. - 2017. - № 1;8(68). - Р. 112855-112866.
23. Zhong Q. Restorative resection of radiation rectovaginal fistula can better relieve anorectal symptoms than colostomy only /Q. Zhong, Z. Yuan, T. Ma, H. Wang // World J Surg Oncol. - 2017. - № 2;15(1). - Р. 37.
24. Мудров, А.А. Постлучевые ректовагинальные свищи / А.А. Мудров, А.Ю. Титов, И.В. Костарев // Колопроктология. - 2015. - № 1(51). - С. 32.
25. Rex DK, Boland CR, Dominitz JA, et al. Colorectal cancer screening: recommendations for physicians and patients from the US Multi-Society Task Force on Colorectal Cancer. Am J Gastroenterol. 2017; 112: 1016-30.
26. Meyer, J. Rectovaginal Fistula in Crohn's Disease: When and How to Operate? / J Meyer, F Ris, M. Parkes // Clin Colon Rectal Surg. - 2022 Jan.- 17;35(1). - Р.10-20. doi: 10.1055/s-0041-1740029.
27. Bibbins-Domingo K, Grossman DC, Curry SJ, et al. US Preventive Services Task Force. Screening for colorectal cancer: US Preventive Services Task Force recommendation statement. JAMA. 2016; 315: 2564-75.
28. DeLeon, MF. Treatment Strategies in Crohn's-Associated Rectovaginal Fistula / MF DeLeon, TL. Hul //l Clin Colon Rectal Surg. - 2019 Jul.-32(4). - Р:261-267. doi: 10.1055/s-0039-1683908.
29. Bor, R. Prospective Comparison of Magnetic Resonance Imaging, Transrectal and Transperineal Sonography, and Surgical Findings in Complicated Perianal Crohn Disease / R. Bor, K. Farkas, A.J. Balint // Ultrasound Med. 2016. -№ 35(11). Р. 2367-72.
30. Maconi, G. Transperineal perineal ultrasound versus magnetic resonance imaging in the assessment of perianal Crohn's disease / G. Maconi, M. Tonolini, M. Monteleone, C. Bezzio // Inflamm Bowel Dis. - 2013. - № 19(13). - Р. 2737-43.
31. Yin, H.Q. Clinical value of endoluminal ultrasonography in the diagnosis of rectovaginal fistula / H.Q. Yin, C. Wang, X. Peng, F. Xu // BMC Med Imaging. - 2016. - № 6(16). - Р. 29.
32. Шелыгин, Ю. А. Сфинктерометрическая градация недостаточности анального сфинктера / Ю. А. Шелыгин, О. Ю. Фоменко, А. Ю. Титов [и др.] // Колопроктология. – 2016. – № 4 (58). – С. 54–59.
33. Шелыгин, Ю.А. Сфинктерометрические показатели давления в анальном канале в норме / Ю.А. Шелыгин, О.Ю. Фоменко, А.Ю. Титов, В.В. Веселов, С.В. Белоусова, Д.В. Алешин // Колопроктология. - 2016. - № 2(56). - С. 32-36.
34. Мудров А. А. Клинико-функциональные особенности состояния запирательного аппарата прямой кишки у пациенток с ректовагинальными свищами до и после применения расщепленного влагалищно-прямокишечного лоскута / М.М. Омарова, О.Ю. Фоменко, И.В. Костарев, Ю.А. Соколова, А.Б. Серебрий, А.Ю. Титов //Хирург. – 2021. – №. 9-10. – С. 49-59.
35. Кабулова, Х.Р. Ближайшие и отдалённые результаты оперативного лечения ректовагинальных свищей. / Х.Р. Кабулова // В сб. : Вопросы акушерства, гинекологии и педиатрии. – Ташкент: 1975. - С. 104-105.
36. Schwandner, O. Innovative technique for the closure of rectovaginal fistula using Surgisis mesh. / O. Schwandner, А. Fuerst, К. Kunstreich // Tech Coloproctol.- 2009.-13. – Р.135–140.
37. Werner, P. Behandlung von gynacologosche und zeburtsghilieben fistlen. / P. Werner, J. Sederl // Gynac. – 1954.- №V. 138. (6). – P. 573-593.
38. Shen, B. Exploring endoscopic therapy for the treatment of Crohn's disease-related fistula and abscess / B. Shen // Gastrointest Endosc. - 2017. -№ 85(6). - Р. 1133-43.
39. Gottgens, K. The disappointing quality of published studies on operative techniques for rectovaginal fistulas: a blueprint for a prospective multi-institutional study. / K. Gottgens, R. Smeets, L. Stassen et al. // Dis Colon Rectum. -2014 Jul. - № 57(7). -р. 888-98.
40. Russell TR, Gallagher DM. Low rectovaginal fistulas. Approach and treatment. Am J Surg. 1977;134:13–18.
41. Мудров, А.А. Малоинвазивный подход при лечении ректовагинальных свищей высокого уровня (первый опыт применения «инвагинационного» метода) / А.А. Мудров, Ю.А. Шелыгин, А.Ю Титов, О.Ю. Фоменко, Л.А. Благодарный, Ю.А. Соколова, И.В. Костарев, М.М. Омарова // Колопроктология.- 2018. - № 4. - С. 39-44. doi.org/10.33878/2073-7556-2018-0-4-39-44
42. Мудров, А.А. Хирургическая коррекция ректовагинальных свищей: новые перспективы / А.А. Мудров, А.Ю. Титов, И.В. Костарев // Колопроктология. - 2015. - № 1(51). С. 32-3.
43. Шелыгин, Ю.А. Способ хирургического лечения ректовагинальных свищей высокого уровня с использованием эктопированного цилиндрического вагинального лоскута (инвагинационный метод) / Ю.А. Шелыгин, А.Ю. Титов, А.А. Мудров, Л.А. Благодарный, И.В. Костарев, Ю.А. Соколова // Патент на изобретение RU 2675351 C1 от 18.12.2018.
44. Мудров, А.А. Хирургическое лечение ректовагинальных свищей «инвагинационным» методом с укреплением зоны инвагинации биоимплантом (первый опыт применения) / А.А. Мудров, А.Ю. Титов, О.Ю. Фоменко, Л.А. Благодарный, М.М.Омарова, Ю.А. Соколова, И.В. Костарев, Е.Е. Жарков // Вестник хирургической гастроэнтерологии. - 2020.- №1.- С. 27-31
45. Egal, A. Endorectal Advancement Flap With Muscular Plication in Anovaginal and Anterior Perineal Fistulas / A. Egal, I. Etienney, P. Atienza. // Ann Coloproctol. 2021 Jun;37(3):141-145. doi: 10.3393/ac.2020.04.10.1.
46. Jarrar A, Church J. Advancement flap repair: a good option for complex anorectal fistulas. Dis Colon Rectum. 2011;54(12):1537-41.
47. De Parades, V. Endorectal advancement flap with muscular plication: a mod-ified technique for rectovaginal fistula repair / V. De Parades, Z. Dahmani, P. Blanchard [et al.] // Colorectal Dis. – 2011. – № 13. – Р. 921–925.
48. Sonoda, T. Outcomes of primary repair of anorectal and rectovaginal fistulas using the endorectal advancement flap / T. Sonoda, T. Hull, M. R. Piedmonte [et al.] // Dis. Colon. Rectum. – 2002. – № 45. – P. 1622–1628. doi: 10.1007/s10350-004-7249-y.
49. McNevin, M. S. Martius flap: an adjunct for repair of complex, low rectovaginal fistula / M. S. McNevin, P. Y. Lee, T. W. Bax // Am. J. Surg. – 2007. – № 193. – P. 597–599.
50. Cui, L. Interposition of vital bulbocavernosus graft in the treatment of both simple and recurrent rectovaginal fistulas / L. Cui, D. Chen, W. Chen [et al.] // Int. J. Colorectal. Dis. – 2009. – № 24. – Р. 1255–1259.
51. Kin, C. Martius flap repair for complex rectovaginal fistula / C. Kin, B. Gurland, M. Zutshi [et al.] // Pol. Przegl. Chir. – 2012. – № 84. – P. 601–604.
52. Kniery, KR. Martius Flap for Repair of Recurrent Rectovaginal Fistulas / K.R. Kniery, EK Johnson, SR Steele // Dis Colon Rectum. – 2015. - 58(12). - Р.1210.
53. Hotouras, A. Gracilis muscle interposition for rectovaginal and anovaginal fistula repair: a systematic literature review / A. Hotouras, Y. Ribas, S. Zakeri, J. Murphy // Colorectal Dis. - 2015. - №17(2). - Р. 104-10.
54. Park, S.O. Treatment of rectovaginal fistula with gracilis muscle flap transposition: long-term follow-up / S.O. Park, K.Y. Hong, K.J. Park, H. Chang // Int J Colorectal Dis. - 2017. - № 32(7). - Р. 1029-32.
55. Maspero, M. Gracilis Muscle Interposition for the Treatment of Rectovaginal Fistula: A Systematic Review and Pooled Analysis / M. Maspero, A.O. Piñeiro, S.R. Steele, T.L. Hull // Dis Colon Rectum. – 2023. - №1;66(5). – Р. 631-645.
56. Chen, X. B. Prospective study of gracilis muscle repair of complex rectovaginal fistula and rectourethral fistula / X. B. Chen, D. X. Liao, C. H. Luo [et al.] // Zhonghua Wei Chang Wai Ke Za Zhi. – 2013. – № 16. – Р. 52–55.
57. Kersting, S. Operative results, sexual function and quality of life after gracilis muscle transposition in complex rectovaginal fistulas / S. Kersting, C.-J. Athanasiadis, K.-P. Jung [et al.] // Colorectal. Dis. – 2019 Dec. – № 21 (12). – P. 1429–1437.
58. Rottoli, M. Gracilis muscle transposition for the treatment of recurrent rectovaginal and pouch-vaginal fistula: is Crohn's disease a risk factor for failure? A prospective cohort study / M. Rottoli, C. Vallicelli, L. Boschi [et al.] // Updates Surg. – 2018 Dec. – № 70 (4). – P. 485–490.
59. Mukwege, D. Minimally invasive treatment of traumatic high rectovaginal fistulas / D. Mukwege, N. Mukanire, J. Himpens, G.B. Cadiere // Surg Endosc. - 2016. - № 30(1). - Р. 379-87.
60. Cooke, SA. The radiation-damaged rectum: resection with coloanal anastomosis using the endoanal technique / SA Cooke, MD Wellsted // World J Surg. – 1986. - 10(2). – Р. 220-7.
61. Van Vledder, M. G. Transanal endoscopic surgery for complications of prior rectal surgery / M. G. Van Vledder, P. G. Doornebosch, E. J. R. de Graaf // Surg Endosc. – 2016 Dec. – № 30 (12). – P. 5356–5363.
62. Шелыгин Ю.А., Титов А.Ю., Мудров А.А., Благодарный Л.А., Костарев И.В., Соколова Ю.А. Способ ликвидации ректовагинальных свищей "Y-образным" лоскутом. Патент на изобретение RU 2675348 C1 от 18.12.2018.
63. Мудров, А.А. Хирургическое лечение ректовагинальных свищей расщепленным влагалищно-прямокишечным лоскутом / А.А. Мудров, М.М. Омарова, О.Ю. Фоменко, Л.А. Благодарный // Хирургия. Журнал им. Н.И. Пирогова. - 2021. - № 7. - С. 5-11.
64. Ачкасов, С.И. Способ ликвидации ректовагинальных свищей / С.И. Ачкасов, Ю.А. Шелыгин, А.Ю. Титов, А.А. Мудров, Л.А. Благодарный, И.В. Костарев, И.И. Дадашев // Патент на изобретение RU2829559C1 от 31.10.2024.
65. Мудров, А.А. Первый опыт применения высоковаскуляризированного латерального лоскута у пациентов с транс - и экстрасфинктерными свищами прямой кишки / А.А. Мудров, С. А. Фролов, И. В. Костарев [и др.] // Хирург. – 2023. -№ 1-2. – С. 19-27.
66. Abu Gazala, M. Management of rectovaginal fistulas and patient outcome / M. Abu Gazala, SD Wexner. // Expert Rev Gastroenterol Hepatol. - 2017 May. -11(5).- Р.461-471.
67. Серебрий, А.Б. Результаты хирургического лечения ректовагинальных свищей эвагинационным методом / А.Б. Серебрий, А.Ю. Титов, И.В. Костарев, И.С. Аносов, Д.О. Киселев // Колопроктология. - 2024. - Т. 23. № 3 (89). - С. 59-68. https://doi.org/10.33878/2073-7556-2024-23-3-59-68
68. Шелыгин, Ю.А. Комбинированный способ хирургического лечения ректовагинальных свищей при сочетании с недостаточностью анального сфинктера методом эвагинации передней стенки прямой кишки кишки со свищевым отверстием, передней сфинктеролеваторопластики / Ю.А. Шелыгин, А.Ю. Титов, А.А. Мудров, Л.А. Благодарный, И.В. Костарев, М.М. Омарова, Ю.А. Соколова // Патент на изобретение RU 2739133 C1 от 21.12.2020.
69. Mege, D. Is biological mesh interposition a valid option for complex or recurrent rectovaginal fistula? / D. Mege, M. Frasson, L. Maggiori, Y. Panis // Colorectal Dis. - 2016. - № 18(2). - Р. 61-5.
70. Ellis, C. N. Outcomes after repair of rectovaginal fistulas using bioprosthetics / C. N. Ellis // Dis. Colon. Rectum. – 2008. – № 51. –P. 1084–1088
71. Gajsek, U. Long-term efficacy of the button fistula plug in the treatment of Ileal pouch-vaginal and Crohn’s-related rectovaginal fistulas / U. Gajsek, D. R. McArthur, P. M. Sagar // Dis. Colon. Rectum. – 2011. – № 54. – P. 999–1002
72. Шелыгин, Ю.А. Способ хирургического лечения ректовагинальных свищей методом лазерной термооблитерации свищевого хода с пластикой вагинальным лоскутом / Ю.А. Шелыгин, А.Ю. Титов, А.А. Мудров, Л.А. Благодарный, И.В. Костарев, М.М. Омарова, Ю.А. Соколова // Патент на изобретение RU 2734952 C1 от 26.10.2020.
73. Матинян, А.В. Лечение свищей прямой кишки методом лазерной термооблитерации свищевого хода (систематический обзор) / А.В. Матинян, И.В. Костарев, Л.А. Благодарный, А.Ю. Титов, Ю.А. Шелыгин // Колопроктология. – 2019. – № 18(3). - Р. 7-19. https://doi.org/10.33878/2073-7556-2019-18-3-7-19
74. Шелыгин, Ю.А. Способ хирургического лечения ректовагинальных свищей высокого уровня методом лигирования свищевого хода и его транспозиции в анальный канал с созданием дубликатуры кишечной стенки) / Ю.А. Шелыгин, А.Ю. Титов, А.А. Мудров, Л.А. Благодарный, И.В. Костарев, М.М. Омарова, Ю.А. Соколова // Патент на изобретение RU 2 685 640 C1 от 22.04.2019.
75. De Weerd, L. Novel treatment for recalcitrant rectovaginal fistulas: fat injection / L. De Weerd, S. Weum, S. Norderval // Int Urogynecol J. - 2015. - №26(1). - Р. 139-44.
76. Терюшкова, Ж.И. Липографтинг и стромально-васкулярная фракция жировой ткани в лечении пациенток с постлучевыми ректовагинальными свищами / Ж.И. Терюшкова, В.С. Васильев, А.В. Важенин, С.А. Васильев, И.И. Еремин // Тазовая хирургия и онкология. - 2019. - №9(1) - С.34-41. https://doi.org/10.17650/2220-3478-2019-9-1-34-41
77. Терюшкова, Ж.И. Сравнительный анализ эффективности традиционного хирургического лечения постлучевых ректовагинальных свищей и лечения с использованием микроинъекционной аутотрансплантации тканей / Ж.И. Терюшкова, В.С. Васильев, А.В. Важенин, С.А. Васильев, Е.А. Ломакин, Г.П. Димов // Естественные и технические науки. 2021. - №2. – Р. 177-182. DOI 10.37882/2223–2966.2021.02.29
78. Lambertz, A. Influence of diversion stoma on surgical outcome and recurrence rates in patients with rectovaginal fistula - A retrospective cohort study. / A. Lambertz, B. Luken, T.F. Ulmer, G. Bohm, U.P. Neumann, C.D. Klink, C.J. Krones. // Int J Surg. - 2016. - № 25. - Р. 114-7.
79. Jihong, Fu. Surgical repair of rectovaginal fistulas: predictors of fistula closure. / Fu. Jihong, Z. Liang, Y. Zhu, L. Cui, W. Chen. // International Urogynecology Journal. - 2019. - № 30. - Р.1659-65. doi: 10.1007/s00192-019-04082-w
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
|
№ |
Ф.И.О. |
Ученая степень |
Ученое звание |
Профессиональная ассоциация |
|
1. |
Адамян Лейла Владимировна |
д.м.н. |
Академик РАН, профессор |
Российское общество акушеров-гинекологов |
|
2. |
Ачкасов Сергей Иванович |
д.м.н |
Чл.-корр. РАН, профессор |
Ассоциация колопроктологов России |
|
3. |
Бирюков Олег Михайлович |
к.м.н. |
|
Ассоциация колопроктологов России |
|
4. |
Благодарный Леонид Алексеевич |
д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
5. |
Грошилин Виталий Сергеевич |
д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
6. |
Ильканич Андрей Яношевич |
д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
7. |
Кашников Владимир Николаевич |
д.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
8. |
Коротких Николай Николаевич |
д.м.н. |
|
Ассоциация колопроктологов России |
|
9. |
Костарев Иван Васильевич |
д.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
10. |
Кузьминов Александр Михайлович |
д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
11. |
Москалев Алексей Игоревич |
к.м.н. |
|
Ассоциация колопроктологов России |
|
12. |
Мудров Андрей Анатольевич |
д.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
13. |
Омарова Мариям Магомедовна |
к.м.н. |
|
Ассоциация колопроктологов России |
|
14. |
Попов Дмитрий Евгеньевич |
к.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
15. |
Терюшкова Жанна Ивановна |
д.м.н. |
|
Ассоциация колопроктологов России |
|
16. |
Титов Александр Юрьевич |
д.м.н. |
|
Ассоциация колопроктологов России |
|
17. |
Фролов Сергей Алексеевич |
д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
18. |
Хитарьян Александр Георгиевич |
д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
19. |
Шелыгин Юрий Анатольевич |
д.м.н. |
Академик РАН, профессор |
Ассоциация колопроктологов России |
Большинство членов рабочей группы являются членами Ассоциации колопроктологов России. Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
1. Врачи-колопроктологи
2. Врачи-хирурги
3. Врачи-гастроэнтерологи
4. Врачи-терапевты
5. Врачи общей практики (семейные врачи)
6. Врачи-эндоскописты
7. Средний медицинский персонал
8. Студенты медицинских ВУЗов, ординаторы, аспиранты.
Таблица 1. Шкала оценки УДД (уровней достоверности доказательств) для методов диагностики (диагностических вмешательств).
|
УДД |
Расшифровка |
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки УДД для методов профилактики, лечения (профилактических, лечебных, реабилитационных вмешательств).
|
УДД |
Расшифровка |
|
1 |
Систематический обзор РКИ (рандомизированные клинические испытания) с применением мета-анализа |
|
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки УУР (уровней убедительности рекомендаций) для методов профилактики, диагностики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств).
|
УУР |
Расшифровка |
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР (клинические рекомендации), но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
1. Федеральному закону от 21.11.2011 г. № 323-ФЗ (с изменениями на 24.12. 2024 г.) «Об основах охраны здоровья граждан в Российской Федерации»
2. Постановлению Правительства Российской Федерации от 17.11.2021 г. № 1968 «Об утверждении Правил поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 - 9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации»
3. Приказу Министерства здравоохранения Российской Федерации от 2 апреля 2010 г. № 206н (ред. от 21.02.2020) «Об утверждении порядка оказания медицинской помощи населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля»
4. Приказу Министерства здравоохранения Российской Федерации от 15.03.2022 № 168н «Об утверждении порядка проведения диспансерного наблюдения за взрослыми»
5. Приказу Министерства здравоохранения Российской Федерации от 23.12.2020 № 1363н "Об утверждении Порядка направления застрахованных лиц в медицинские организации, функции и полномочия учредителей в отношении которых осуществляют Правительство Российской Федерации или федеральные органы исполнительной власти, для оказания медицинской помощи в соответствии с едиными требованиями базовой программы обязательного медицинского страхования"
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
Информация о заболевании.
Ректовагинальный свищ – это патологический, не существующий в норме ход, сообщающий просвет прямой кишки и влагалище.
Причина и механизм развития: чаще всего заболевание носит приобретенный характер, значительно реже является врожденным. Врожденные ректовагинальные свищи, как правило, лечатся в детском возрасте. Наиболее частыми причинами развития приобретенных ректовагинальных свищей являются:
· осложненные роды (затяжные роды, разрывы промежности);
· повреждение стенки прямой кишки при различных хирургических вмешательствах на органах малого таза (гинекологические, проктологические операции);
· травматические повреждения перегородки, разграничивающей прямую кишку и влагалище (ректовагинальная перегородка);
· самопроизвольное вскрытие острого парапроктита в просвет влагалища;
· осложнения воспалительных заболеваний толстой кишки (болезнь Крона).
Так как передняя стенка прямой кишки непосредственно граничит со стенкой влагалища на всем протяжении, любое повреждение перегородки между ними (ректовагинальной перегородки) приводит к выпадению слизистой оболочки прямой кишки в просвет влагалища. Это происходит в связи с тем, что давление в прямой кишке значительно превышает давление во влагалище. За 7-8 дней выпавшая слизистая прямой кишки прирастает к стенкам влагалища и формируется постоянное патологическое сообщение между этими двумя органами – ректовагинальный свищ.
Клиническая картина: самая характерная жалоба – выделение газов и кала из влагалища. Также нередко больные жалуются на выделение гноя из влагалища, боли в промежности, частые воспалительные заболевания мочевых и половых путей, затруднения или невозможность осуществления половых контактов. Данные симптомы создают непреодолимые препятствия в интимной жизни, могут угрожать распаду семьи или быть затруднением к ее созданию.
Лечение: диагностика и лечение ректовагинальных свищей, наиболее полноценно могут быть осуществлены в специализированных колопроктологических отделениях. Единственным методом радикального излечения является хирургический. В зависимости от сложности и уровня расположения свища существуют различные оперативные вмешательства. При ректовагинальном свище высокого уровня часто приходится выполнять операцию со стороны брюшной полости. Лечение может иметь многоэтапный характер, при этом одним из этапов является наложение противоестественного заднего прохода на переднюю брюшную стенку.
Прогноз: в целом прогноз благоприятный. В специализированных отделениях удается излечить более 96% пациенток.
Информация необходимая в послеоперационном периоде. В послеоперационном периоде, на протяжении первых 1-3 месяцев после операции, важными являются гигиенические мероприятия и регуляция частоты и консистенции стула. Необходимо добиваться регулярного ежедневного стула мягкой консистенции, не травмирующего раневые поверхности в анальном канале и прямой кишке.
При развитии затруднения опорожнения прямой кишки или запора необходимо добиться нормализации стула. Лечение запора, если оно не обусловлено причинами, требующими оперативного вмешательства, должно начинаться с назначения диеты, содержащей достаточное количество растительной клетчатки, кисломолочных продуктов, растительного масла. Из диеты исключаются копчености, соления, маринады, какао, шоколад, частично ограничиваются жареные блюда, колбасные изделия, ржаной хлеб. Старайтесь есть меньше хлеба и хлебобулочных изделий из пшеничной муки высшего сорта (особенно свежие, мягкие), макаронных изделий, блюд из манной крупы. Рекомендуется пища с большим содержанием клетчатки и балластных веществ (содержатся в продуктах растительного происхождения, прежде всего в зерновых). К продуктам, способствующим нормализации стула, относятся: свежий кефир, простокваша, ацидофилин. Положительный эффект оказывают размоченный в воде чернослив, инжир, настой из них, сливовый сок, вареная свекла, пюре из сухофруктов. Из первых блюд полезны супы, борщи, щи на крепком овощном отваре.
Диетологи рекомендуют пудинг из моркови, чернослива, яблок с добавлением лимона, свекольное пюре, винегрет с растительным маслом. По утрам натощак рекомендуется выпить стакан минеральной воды, фруктовый сок (сливовый, персиковый, абрикосовый) или горячий лимонный напиток. Послабляющее действие оказывают съеденные натощак тертая морковь, сырое яблоко, простокваша, 5-7 штук чернослива, вымытого и залитого с вечера кипятком. Кроме того, при общем удовлетворительном состоянии показаны прогулки и незначительная физическая нагрузка. Полезны утренняя гимнастика, физические упражнения с акцентом на мышцы живота, рекомендуются быстрая ходьба.
Лекарственная терапия запоров должна проводиться с большой осторожностью, кратковременными курсами, под контролем врача.
Несколько дополнительных рекомендаций при запорах:
1. Обратитесь к врачу и выясните, каким из вышеприведенных советов Вам можно воспользоваться.
2. Выпивайте 4-8 стаканов жидкости в день.
3. Ваша диета должна включать продукты, способствующие движению (перистальтике) кишечника. Рекомендуем хлеб грубого помола, хлебцы с отрубями, каши - гречневая, овсяная, пшеничная, перловая с молоком или растительным маслом, крупяные блюда. Включайте в свой рацион продукты, содержащие клетчатку (так в молочные коктейли диетологи рекомендуют добавлять сырые овощи и фрукты, орехи, проросшую пшеницу). Попробуйте овсяное печенье, кукурузные хлопья.
4. Некоторым пациентам хорошо помогают яблоки, инжир, финики, чай с лимоном.
5. Полезен отвар чернослива по утрам и на ночь.
6. Обязательно добавляйте в пищу отруби, начиная с одной чайной ложки в день. Затем это количество нужно увеличить до 4-6 ложек в сутки. Слишком быстрое увеличение дозы может вызвать жидкий стул и вздутие живота. Попробуйте добавлять отруби в каши, запеканки из риса или картофеля, в молочные продукты.
7. Во время лечения противоопухолевыми препаратами принимайте слабительные средства только в крайнем случае.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Название на русском языке: нумерологическая оценочная шкала (НОШ).
Оригинальное название (если есть): the Numeric Pain Rating Scale (NPRS).
Источник (официальный сайт разработчиков, публикация с валидацией): https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2647033/pdf/main.pdf, https://ascpt.onlinelibrary.wiley.com/doi/abs/10.1038/clpt.1983.159?sid=nlm%3Apubmed
Тип: шкала оценки.
Назначение: шкала предназначена для определения интенсивности боли, позволяет оценить субъективные болевые ощущения, которые испытывает пациент боли в момент исследования.
Содержание (шаблон):
Ключ (интерпретация): соответственно рекомендациям.
Пояснения: этот метод субъективной оценки боли заключается в том, что пациента просят отметить на градуированной линии длиной 10 см точку, которая соответствует степени выраженности боли. Левая граница линии соответствует определению «боли нет».
.
Ректовагинальный свищ: практические акценты для эндоскописта
Коротко
- Задача эндоскописта — уточнить уровень поражения прямой кишки/анального канала, выявить сопутствующую патологию (воспаление, стриктуры, опухоль, лучевые изменения), помочь в планировании тактики лечения.
- Клинический фокус — подтверждение источника сообщения (ректальный), оценка активности воспалительного процесса и исключение причин, требующих онконастороженности.
- Командный формат — колопроктолог/гинеколог ± гастроэнтеролог (при ВЗК), лучевая диагностика по показаниям.
Роль эндоскопии в диагностике
Конкретный объём эндоскопии определяется клинической ситуацией и данными осмотра. Ниже — практический «каркас», который удобно использовать в эндоскопическом кабинете.
- Аноскопия/ректороманоскопия — первичная оценка дистальных отделов, поиск внутреннего отверстия, оценка воспаления и травматизации слизистой.
- Колоноскопия — при подозрении на ВЗК (болезнь Крона/ЯК), при признаках проктита/колита, при анемии/кровотечении, снижении массы тела, длительном анамнезе и иных «красных флагах».
- Биопсия — по показаниям: подозрение на ВЗК, лучевой проктит, неоплазию, хроническое специфическое воспаление.
- Документация — фотофиксация: линия зубчатая/анальный канал, предполагаемая зона внутреннего отверстия, изменения слизистой прямой кишки, аноректальная переходная зона.
Что важно описать в заключении
- Уровень поражения: анальный канал / нижнеампулярный / среднеампулярный отдел прямой кишки.
- Признаки активного воспаления (контактная кровоточивость, язвы, фибрин, отёк, грануляции).
- Признаки лучевых изменений (телангиэктазии, хрупкость, язвенные дефекты, стриктуры) — если релевантно анамнезу.
- Стриктуры, объёмные образования, подозрительные участки — с прицельной биопсией.
Маршрутизация пациента
- Быстро к колопроктологу/гинекологу: клиника сообщения влагалище ↔ прямая кишка, выраженная боль, лихорадка, абсцедирование, активное кровотечение.
- К гастроэнтерологу: подозрение на ВЗК, рецидивирующее течение, множественные свищи, системные проявления.
- Лучевая диагностика (по назначению профильного специалиста): для уточнения хода свищевого тракта и планирования хирургии.
Эндоскопия не заменяет профильную оценку свищевого хода, но критична для исключения/подтверждения причин и оценки активности процесса в кишке.
Материалы EndoExpert по теме
- Лучевые поражения прямой кишки (в т.ч. осложнения, включая свищи): статья «Лучевые поражения прямой кишки (хронический лучевой проктит)»
Если на EndoExpert появятся/будут добавлены профильные разборы именно по ректовагинальным свищам (тактика, эндоскопическая картина, кейсы), этот блок можно расширить ссылками на них.
Новые КР
Подборка 5 последних размещённых клинических рекомендаций на EndoExpert (проверенные рабочие страницы):
- Болезнь Лайма у взрослых — Клинические рекомендации 2025–2027
- Закрытая травма груди — Клинические рекомендации 2025–2027
- Лекарственные поражения печени (ЛПП) — Клинические рекомендации 2025–2027
- Химический ожог пищевода — Клинические рекомендации 2025–2027
- Синдром раздражённого кишечника (СРК) — Клинические рекомендации 2025–2027
FAQ для эндоскопического кабинета
Нужна ли всем пациентам колоноскопия?
Нет «автоматического» показания для всех. Колоноскопия оправдана при подозрении на ВЗК, онконастороженности/«красных флагах», признаках проктита/колита и при необходимости оценки распространённости процесса для выбора тактики лечения.
Когда обязательно брать биопсию?
Когда есть эндоскопические признаки ВЗК, лучевых повреждений, подозрение на неоплазию, а также при атипичных/персистирующих язвенных дефектах и инфильтративных изменениях.
Что является ключевым в эндоскопическом заключении при подозрении на ректовагинальный свищ?
Уровень предполагаемого внутреннего отверстия (привязка к анальному краю), активность воспаления слизистой, наличие стриктур/объёмных образований, фотофиксация и описание взятых биопсий (если выполнялись).
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.



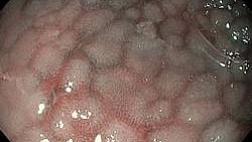
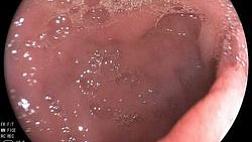
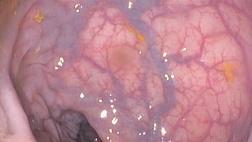

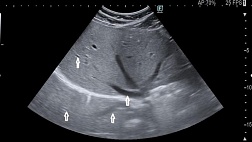








.jpg)


.png)














Комментарии